Acompañamiento Terapéutico: una descripción del dispositivo
Las instituciones sanitarias no dedican, ya sea por limitación de recursos humanos y económicos, por la indebida coordinación o gestión de servicios disponibles o bien por falta de formación de sus trabajadores, el tiempo necesario para escuchar y acompañar a quien se encuentra en una situación de malestar psíquico o físico.
La curación por la palabra en la antigüedad clásica
Durante siglos en nuestra cultura las explicaciones de tipo religioso o supersticioso han dominado el modo de entender las enfermedades y problemáticas psíquicas. Se han atribuido a causas sobrenaturales, divinas o demoníacas los problemas mentales y estados del ánimo. En la antigua Grecia la epilepsia era considerada una enfermedad de origen divino, hasta que Hipócrates en tu texto «Sobre la enfermedad sagrada» negó que tuviera un origen divino, afirmando que sus causas son exclusivamente naturales:
» Acerca de la enfermedad que llaman sagrada sucede lo siguiente. En nada me parece que sea algo más divino ni más sagrado que las otras, sino que tiene su naturaleza propia, como las demás enfermedades, y de ahí se origina. Pero su fundamento y causa natural lo consideraron los hombres como una cosa divina por su inexperiencia y su asombro, ya que en nada se asemeja a las demás. Pero si por su incapacidad de comprenderla le conservan ese carácter divino, por la banalidad del método de curación con el que la tratan vienen a negarlo. Porque la tratan por medio de purificaciones y conjuros.
» (…) veo a personas que enloquecen y deliran sin ningún motivo evidente y que realizan muchos actos sin sentido; y sé de muchos que sollozan y gritan en sueños, de otros que hasta se ahogan, y otros que se levantan deprisa y se escapan fuera de sus casas y desvarían hasta que despiertan, y que luego están sanos y cuerdos como antes, quedando pálidos y débiles, y eso no sólo una vez, sino muchas otros muchos casos y muy varios, que hablar de cada uno haría prolija la charla.» nota [1. Hipócrates. «Sobre la enfermedad sagrada» en Tratados Hipocráticos, Gredos, Madrid, 2000, pp. 59-60.]
Entre la segunda mitad del siglo VI y la primera del siglo IV surge en Grecia el empleo de la palabra [«pharmakóm»] con fines terapéuticos. nota [2. Pedro Laín Entralgo. La curación por la palabra en la antigüedad clásica. Anthopos Editorial, Barcelona, 1987, p. 135]. Laín Entralgo enumeró las novedades que la medicina hipocrática aportó:
- La enfermedad deja de ser algo añadido a la realidad individual del paciente y es concebida como un «desorden» interno de esa realidad.
- La enfermedad deja de considerarse consecuencia de posesión, contaminación o castigo, y es vista como efecto de una acción «natural» que perturba de modo patológico el doble equilibrio dinámico: el equilibrio interior del cuerpo y el equilibrio entre el cuerpo y el cosmos.
- La enfermedad será considerada como «castigo» autoinfligido cuando la transgresión del buen orden de la naturaleza sea responsabilidad del propio paciente.
- De este modo la práctica terapéutica abandona el empirismo rutinario, operación mágica o «purificación» del enfermo, y se trueca en «arte» [tékhne], desplazando para siempre a la «magia»: diagnóstico, tratamiento y remedio.
La palabra: el «pharmakón», lo que cura y enferma
Gorgias, discípulo de Empédocles y maestro de Hipócrates refiriéndose al poder de la palabra como «phármakon», es decir, la palabra con la ambivalente capacidad de suprimir el dolor y brindar placer, de ser un medio medio de persuasión y agente terapéutico, nota [3. Pedro Laín Entralgo. Ibídem, p. 152] en su texto «Encomio de Helena» afirmaba que:
«La misma relación guarda el poder de la palabra con respecto a la disposición del alma que la prescripción de fármacos respecto a la naturaleza del cuerpo. Pues, al igual que unos fármacos extraen unos humores del cuerpo y otros, otros; y así como algunos de ellos ponen fin a la enfermedad y otros, en cambio, a la vida, así también unas palabras producen tristeza, otras placer; otras miedo; otras predisponen a la audacia a aquellos que las oyen, en tanto otras envenenan sus almas por medio de una persuasión maligna.» nota [4. Gorgias. «Encomio a Helena» en Sofistas. Obras. Biblioteca Gredos, Barcelona, 2007, p. 141]
A partir de la medicina hipocrática y su escuela, la palabra pasa a ser un instrumento terapéutico. El médico en diálogo con el paciente establece una «amistad» cuyo meta es el acto terapéutico para conocer su estado interior, establecer el diagnóstico y sobre todo el pronóstico que conducirá a la curación. nota [5. Pedro Laín Entralgo. La medicina hipocrática. Revista de Occidente, Madrid, 1970, p. 227] Pues las causas de la enfermedad se hallan en la misma naturaleza del paciente, a la que hay que conocer y ayudar a que vuelva a encontrar el equilibrio perdido.
Psiquiatría y antipsiquiatría
Se considera aceptado y documentado que el primer hospital psiquiátrico nota [6. El califa Harun al-Rashid decretó en el año 786 que junto a toda mezquita tenía que haber un centro hospitalario (maristán). Benjamín de Tudela en su diario de viajes describe el que está considerado el primer psiquiátrico del mundo; cit. Enrique González Duro, (1994). Historia de la locura en España. Tomo I. Siglos XIII al XVII. Temas de Hoy, Madrid, 1994, pp. 17-19.] que se puso en marcha fue en la ciudad de Bagdad en el año 792: en sus instalaciones se cuidaba a los enfermos mentales, empleando la música, el ruido del agua, la danza y el teatro como prácticas terapéuticas. Con métodos de tratamiento menos afortunados se inauguró en Valencia en 1410 el que fue el primer psiquiátrico de Europa.
Hubo que esperar siglos para que se contemplara una reforma profunda de los sistemas de atención en salud mental: es sólo a partir de los años setenta, y precisamente a partir de la ley promulgada en Italia el 13 de mayo de 1978, bajo el impulso de Franco Basaglia, nota [7. Franco Basaglia, psiquiatra italiano (Venecia, 1924-1980) impulsor de la ley 180/70 que sancionaba el cierre progresivo de lo psiquiátricos, la construcción de espacios lugares alternativos de tratamiento en la comunidad y la conversión de los antiguos manicomios en espacios de régimen abierto.] cuando se impuso el cierre paulatino de los hospitales psiquiátricos, la reforma de los servicios de salud mental, potenciando servicios comunitarios, y la puesta en marcha de servicios de psicoterapia en los servicios públicos.
Dicha ley promulgó, además del mencionado cierre progresivo de los hospitales psiquiátricos, la apertura de pequeñas unidades de hospitalización en los hospitales generales o en los Centros de Salud Mental, así como la creación de viviendas protegidas para personas incapaces de vivir en familia o solas. En Trieste, por ejemplo, se cerraron los hospitales psiquiátricos reemplazándose por servicios comunitarios que proporcionaban asistencia médica, rehabilitación psicosocial y tratamiento para episodios agudos.
Como antecedente de esta ley, en los años sesenta había surgido un movimiento, la «antipsiquiatría» —término empleado por David Cooper nota [8. David Cooper (Ciudad del Cabo, 1931-París, 1986) psiquiatra líder del movimiento antipsiquiátrico junto a R. D. Laing, Thomas Szasz, entre otros. Se rebeló contra los métodos tradicionales de atención psiquiátrica, creando en un hospital a las afueras de Londres un centro de atención especial para adolescentes, Villa 21, experiencia que relata en su libro Psiquiatría y antipsiquiatría, Locus hypocampus, Buenos Aires, 1968.] en 1967—, que se cuestionaba la institucionalización de los pacientes y las prácticas y teorías de la psiquiatría vigentes, como son la medicación forzosa, la electroterapia [electoshock] y las cirugías cerebrales con fines psicoterapéuticos [neuro-microcirugía] —que aún hoy día se siguen utilizando—, a las que se ha agregado recientemente la estimulación magnética transcraneal «TMS» para el tratamiento de la depresión.
Psiquiatras como Ronald D. Laing nota [9. Ronald David Laing, (Glasgow, 1927-1989), psiquiatra también vinculado al movimiento antipsiquiátrico, aunque no compartía el uso del término.] y Thomas Szasz nota [10. Thomas Szasz, psiquiatra nacido en Budapest en 1920; es otro de los grandes referentes del movimiento, que llega a comparar las prácticas psiquiátricas tradicionales con el período de la inquisición. Consideró la psiquiatría más como un sistema de control social que como una rama de la medicina, al servicio de la industria farmacéutica, rechazando radicalmente las bases biológicas de los problemas psíquicos. Véase Thomas Szasz. El mito de la enfermedad mental. Amorrortu, Buenos Aires, 2008; ídem, La fabricación de la locura. Kairós, Madrid, 2006.] fueron autores pilares de este movimiento.
El proceso de desinstitucionalización de los pacientes psiquiátricos propuesto por el movimiento antipsiquiátrico, que contribuyó notablemente a las reformas legales antes mencionadas, implicó la puesta en marcha de una compleja red de dispositivos, centros de atención y servicios comunitarios externos, que sabemos no ha tenido el desarrollo esperado y necesario. En este contexto, el acompañamiento terapéutico va surgiendo con diferentes denominaciones, bajo el auspicio de este conjunto de nuevas propuestas teóricas, clínicas, comunitarias y políticas, como un dispositivo que reconoce, en las enfermedades mentales, nuevos modos de significación de la realidad cotidiana.
El acompañamiento terapéutico
A partir de los antecedentes mencionados el acompañamiento terapéutico surge como práctica y va delineándose, tanto su denominación como su función clínica, en la Argentina a partir de los años sesenta, siendo Eduardo Kalina quien comienza a desarrollarlo dentro de un marco alternativo a la internación psiquiátrica de los pacientes. nota [11. Susana Kuras de Mahuer; Silvia Resnisky. Acompañantes Terapéuticos y pacientes psicóticos. Trieb, Buenos Aires, 1985.]
La implementación de un acompañamiento en un tratamiento pretende posibilitar el seguimiento por parte del paciente de una psicoterapia individual sin necesidad de internación, mediando a su vez en aquellos vínculos y modos patológicos de relacionarse por parte de la familia del paciente, que puedan obstaculizar su mejora. La estructura básica de un dispositivo de acompañamiento terapéutico para la atención de un paciente con una problemáticas psíquicas y toxicomanías sería la siguiente:
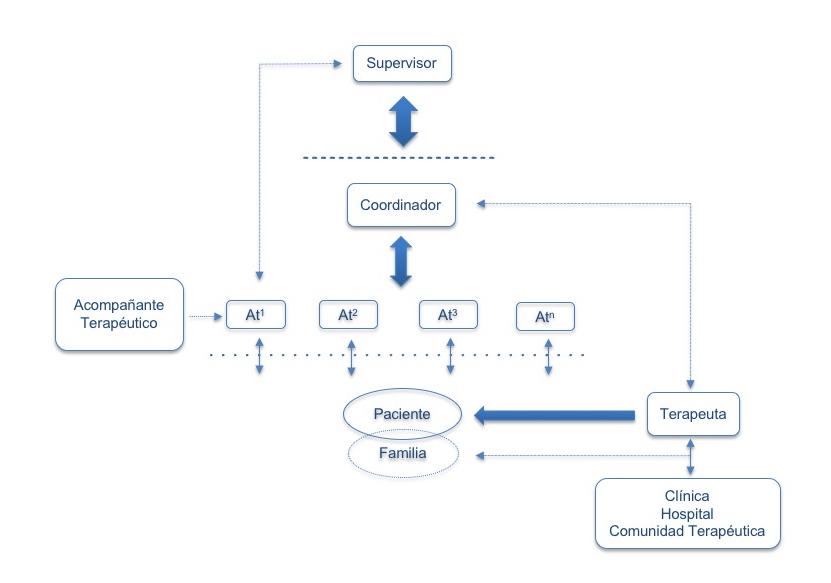
Figura 1. Configuración básica de un dispositivo de acompañamiento terapéutico.
El acompañamiento, cuando se considera necesario incluirlo en un tratamiento psicoterapéutico, será terapéutico sólo en la medida en que se construya con cada paciente, contemplando la particularidad clínica y social de cada persona, no habiendo a priori un protocolo de tareas o actividades a realizar prefijadas, ya que éstas dependerán de cada caso particular.
El acompañamiento terapéutico es un dispositivo que está al servicio de una intervención clínica, por tanto no es un tratamiento en sí mismo, ni tampoco implica una técnica de control o vigilancia del paciente, ni es un dispositivo acabado, sino que se incluye dentro de un tratamiento y está sujeto a la estrategia de éste y de quien lo dirige y coordina, por ejemplo, el psicólogo, el psiquiatra, el psicoanalista de un Centro de Atención de Drogodependencias, una Comunidad Terapéutica, una Unidad Hospitalaria Psiquiátrica, o el profesional de una consulta privada, etc.